El objetivo principal de los tratamientos para la acromegalia es controlar el crecimiento del adenoma que causa la enfermedad. Mejorar los síntomas resulta esencial para aumentar la calidad de vida de los pacientes, junto con otros aspectos que se abordarán en este artículo.
En esta nota
- Objetivos a lograr con la terapia
- Enfoque del tratamiento para la acromegalia
- Cirugía transesfenoidal
- Terapia adicional para la enfermedad residual
- Manejo a largo plazo
En la mayoría de los casos la acromegalia es causada por un adenoma somatotropo (secretor de hormona del crecimiento [GH]) de la glándula pituitaria y se asocia con una mayor morbilidad y mortalidad (ver “¿Qué es la acromegalia?”). Como resultado, casi todos los pacientes deben ser tratados, incluso aquellos que son asintomáticos y aquellos en quienes el trastorno no parece estar progresando.
Objetivos a lograr con la terapia para la acromegalia
Al llevar a cabo un tratamiento para la acromegalia se intenta:
- Reducir la concentración sérica del factor de crecimiento similar a la insulina-1 (IGF-1) dentro del rango normal para la edad y el sexo del paciente.
- Controlar el tamaño del adenoma y reducir los efectos de masa.
- Mejorar los síntomas (ver “Síntomas de la acromegalia”) y revertir anomalías metabólicas como la diabetes mellitus.
- Como objetivo bioquímico se busca reducirla concentración sérica de la hormona del crecimiento (GH) a <1 mcg/l, medida mediante ensayo inmunorradiométrico o quimioluminiscente, ya que esto también se correlaciona con el control de la enfermedad.
- Cuando las concentraciones séricas de hormona del crecimiento e IGF-1 disminuyen a la normalidad, el crecimiento excesivo característico de los tejidos blandos y los síntomas relacionados disminuyen gradualmente y las anomalías metabólicas mejoran. Además, la esperanza de vida vuelve a ser la de la población general.
- Otro objetivo del tratamiento es aliviar los síntomas debidos a los efectos directos del adenoma somatotropo (dolores de cabeza, pérdida de visión), sin provocar hipopituitarismo.
Enfoque del tratamiento para la acromegalia
La elección del tratamiento inicial depende del tamaño y la ubicación del adenoma, la presencia de síntomas (ver “Síntomas de la acromegalia”) debidos al tamaño (como deterioro de la visión) y la capacidad del paciente para someterse a una cirugía (algoritmo 1).
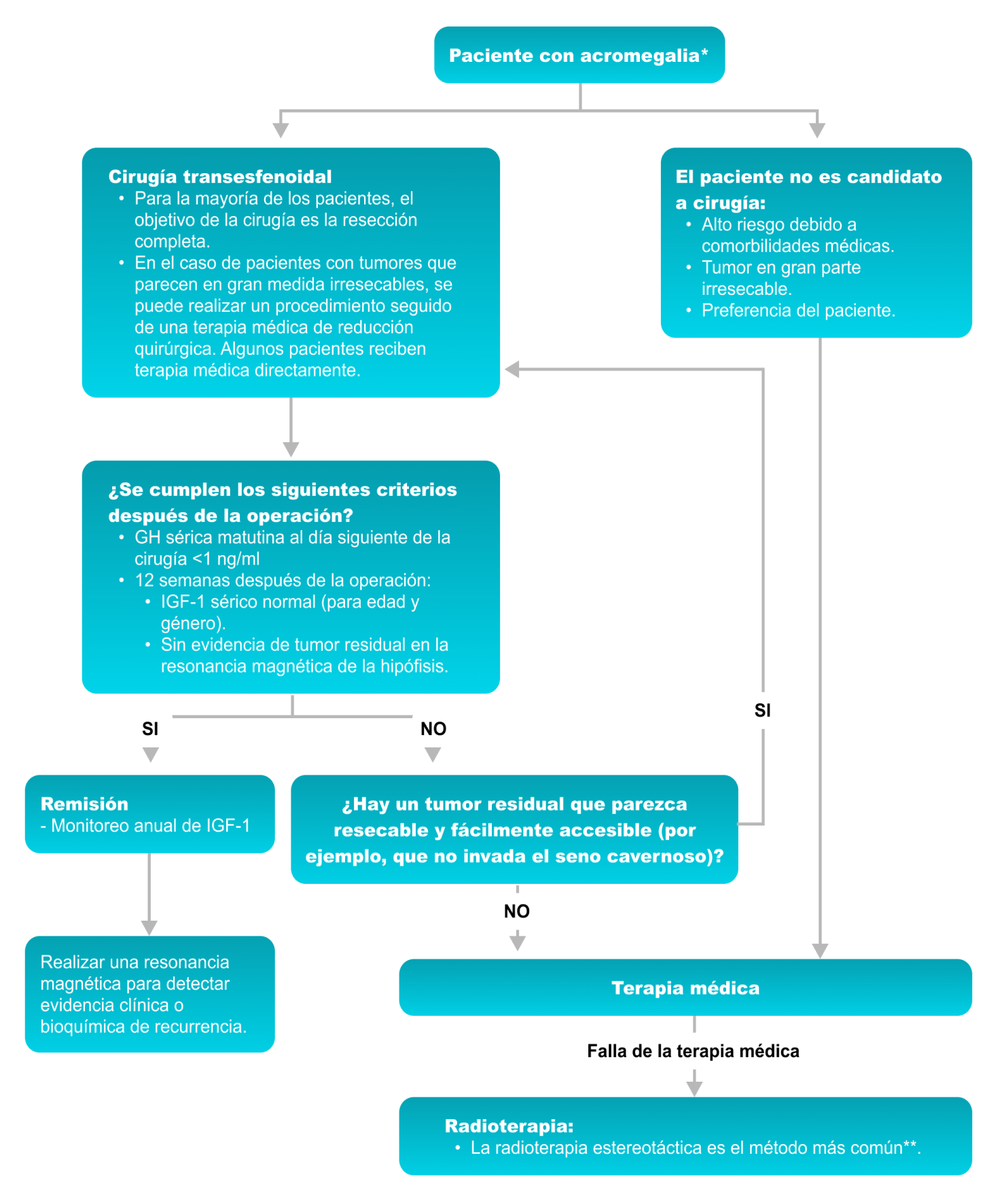
GH: Hormona del crecimiento
IGF-1: Factor de crecimiento similar a la insulina-1
* El diagnóstico de acromegalia debe sospecharse en pacientes con características típicas de exceso de GH (es decir, mandíbula, manos y pies agrandados; rasgos faciales toscos), masa hipofisaria y concentración sérica elevada de IGF-1 (ver “Diagnóstico de la acromegalia”). El diagnóstico puede entonces confirmarse mediante una supresión inadecuada de la GH sérica después de una carga de glucosa.
** Radioterapia estereotáctica: radioterapia de dosis única; el método más común es el bisturí de rayos gamma. La normalización del IGF-1 sérico puede llevar más de 10 años. El tratamiento médico continúa mientras tanto.
Fuente del gráfico: Adaptado de “Treatment of acromegaly”. Shlomo Melmed, MD, Laurence Katznelson, MD. © 2024 UpToDate, Inc. Jul 2024.
Existen diferentes tratamientos indicados y disponibles para la acromegalia. La preferencia, elección o combinación de ellos se evalúa a partir de determinados factores y estudios en el área (ver “Causas de la acromegalia”).
Cirugía transesfenoidal
Para la mayoría de los pacientes con acromegalia, se recomienda la cirugía transesfenoidal como tratamiento inicial. Esto incluye pacientes con un microadenoma, un macroadenoma que parece ser completamente resecable o un macroadenoma que causa problemas de visión. También se recomienda que la cirugía transesfenoidal la realice un neurocirujano con considerable experiencia en cirugía hipofisaria.
Por otra parte, la citorreducción quirúrgica es recomendada para pacientes con macroadenomas contiguos o adyacentes al quiasma (seguido de tratamiento médico). Cabe destacar también que el tratamiento médico puede ser más eficaz después de la citorreducción quirúrgica.
Complicaciones potenciales
La tasa de mortalidad perioperatoria es inferior al 1% en pacientes con adenomas grandes e invasivos e insignificante en pacientes con adenomas más pequeños. Se ha informado deficiencia a largo plazo de una o más hormonas pituitarias en hasta el 70% de los pacientes. Los pacientes tratados tanto con cirugía como con radiación son particularmente propensos a desarrollar deficiencias hormonales hipofisarias, incluida la deficiencia de la hormona del crecimiento (GH).
Otras complicaciones importantes de la cirugía ocurren en aproximadamente el 8% de los pacientes.
Evaluación postoperatoria
La tasa de curación temprana en pacientes con acromegalia es del 80% al 90% para los microadenomas y menos del 50% para los macroadenomas. Para la evaluación se miden los niveles del factor de crecimiento similar a la insulina 1 (IGF-1) y la hormona de crecimiento (GH) aleatoria aproximadamente 12 semanas después de la cirugía.
Luego de la cirugía se sugiere realizar un estudio de resonancia magnética (RM) hipofisaria al menos 12 semanas después para buscar tumor residual y evaluar estructuras adyacentes.
IGF-1 normal y sin tumor residual en la resonancia magnética:
Si la cirugía transesfenoidal produce la normalización de la concentración sérica del factor de crecimiento similar a la insulina 1 (IGF-1) y no hay evidencia de tumor residual en la resonancia magnética (MRI), no es recomendable más terapia.
Pacientes con enfermedad residual:
A su vez, es importante destacar que los pacientes con enfermedad residual necesitan tratamiento adicional. Esto puede incluir repetición de la cirugía, terapia médica y/o radioterapia.
Terapia adicional para la enfermedad residual
Repetir cirugía
Cuando los pacientes presentan algunos de estos indicadores se suele recomendar repetir la cirugía transesfenoidal:
- Masa intraselar residual que comprime estructuras vitales después de la cirugía inicial.
- Tumor residual significativo en la silla turca (compartimiento óseo que protege a la hipófisis) que es resecable.
Terapia médica
Asimismo, en pacientes con un IGF-1 sérico anormal y síntomas moderados de exceso de GH después de una cirugía transesfenoidal, pero que no necesitan repetir la cirugía, se sugiere terapia médica.
Para los pacientes en quienes la cirugía transesfenoidal no produce la normalización de la concentración sérica de IGF-1 se recomienda terapia médica con un análogo de la somatostatina de acción prolongada o pegvisomant. A menudo se utiliza primero un análogo de la somatostatina porque tiende a disminuir el tamaño del adenoma, así como su secreción de GH. Pegvisomant es otra opción de tratamiento médico en este contexto. Si primero se inicia un análogo de la somatostatina y el tratamiento no reduce los niveles de IGF-1 a la normalidad, se recomienda agregar pegvisomant, que bloquea la acción de la GH.
Radioterapia estereotáxica
Si la terapia médica no es efectiva o no se tolera, se suele sugerir radioterapia estereotáctica (RT). Otras indicaciones que apuntan a recurrir a un tratamiento con radioterapia incluyen:
- La presencia de un adenoma que aumenta de tamaño a pesar del tratamiento médico.
- Adenomas agresivos o atípicos.
- Deseo del paciente de evitar el costo y la administración de terapia médica a largo plazo.
Papel del tratamiento médico primario
Aunque la literatura médica indica la cirugía transesfenoidal como paso inicial para la mayoría de los pacientes, se sugiere el tratamiento médico con un análogo de la somatostatina de acción prolongada como paso inicial para los pacientes que:
- Tienen un adenoma que no parece ser completamente resecable.
- Son malos candidatos quirúrgicos o rechazan la cirugía.
- Se beneficiaría de la medicación preoperatoria.
Después del tratamiento inicial, los pacientes deben ser evaluados cada tres o cuatro meses mediante examen clínico y medición de la concentración sérica de IGF-1 durante, al menos, un año. La dosis del medicamento se ajusta según sea necesario; si el IGF-1 no se normaliza a la dosis máxima de análogos de somatostatina, se debe considerar una terapia alternativa.
A continuación, se señalan algunos detalles sobre el tratamiento:
- Pegvisomant: la monoterapia diaria con pegvisomant también se puede utilizar como tratamiento de primera línea.
- Terapia combinada: Pegvisomant se puede administrar en combinación con un análogo de la somatostatina en pacientes en quienes la respuesta del IGF-1 al análogo solo es subóptima. Si la combinación es eficaz, se debe continuar y controlar cada seis meses.
Si el tratamiento médico es eficaz, se puede continuar indefinidamente.

Manejo a largo plazo
Monitoreo
Después del tratamiento inicial de la acromegalia, ya sea cirugía o medicación, se debe medir el IGF-1 en dos o tres meses. Un nivel elevado sugiere que el tratamiento no ha sido suficiente. Si el nivel de IGF-1 es normal después del tratamiento inicial, se debe medir nuevamente a los seis meses y luego anualmente.
A los pacientes que están siendo tratados con un medicamento se les debe ajustar la dosis según sea necesario. Si no se alcanzan valores normales de IGF-1, se debe considerar una terapia alternativa. En pacientes bien controlados con tratamiento médico, se sugiere tomar pruebas bioquímicas cada seis meses.
Del mismo modo, es recomendable realizar una evaluación cardiovascular integral con regularidad y se deben tratar la hipertensión y la insuficiencia cardíaca.
Resultados bioquímicos
Cuando la cirugía transesfenoidal es realizada por neurocirujanos con experiencia en estos casos, la secreción de GH cae a la normalidad en aproximadamente el 80% al 90% de los pacientes con microadenomas y se conserva la secreción hipofisaria de otras hormonas.
La apnea del sueño, la inflamación de los tejidos, el dolor de cabeza y las artralgias se resuelven o mejoran en aproximadamente el 70% de los pacientes controlados con terapia médica. Los resultados de mortalidad parecen ser más favorables con un control bioquímico riguroso.
Los cambios esqueléticos, mandibulares y articulares no son reversibles.
Cómo tratar la deficiencia de GH
En este punto es considerable resaltar algunos aspectos. Generalmente, no se recomienda el uso rutinario de la terapia con hormona del crecimiento (GH) en pacientes con acromegalia que desarrollan deficiencia de GH, ya que los datos disponibles son contradictorios.
Embarazo
En cuanto al embarazo, cabe destacar que la mayoría de las mujeres con acromegalia no tratada tienen disfunción menstrual e infertilidad debido a uno o más de los siguientes motivos:
- Disminución de la secreción de hormona luteinizante (LH) y hormona folículo estimulante (FSH).
- Hiperprolactinemia por compresión del tallo hipofisario.
- Hiperprolactinemia debida a un adenoma secretor mixto de GH y prolactina.
Para el manejo de mujeres que planean un embarazo y mujeres embarazadas/posparto con acromegalia se recomienda:
Preconcepción
- Las concentraciones séricas de GH e IGF-1 deben controlarse lo más estrictamente posible en mujeres con acromegalia conocida antes de intentar concebir para minimizar el riesgo de diabetes mellitus gestacional (DMG) e hipertensión gestacional.
- Los análogos de la somatostatina deben suspenderse dos meses y el pegvisomant un mes antes de intentar concebir.
- La octreotida de acción corta se puede utilizar según sea necesario para controlar los signos y síntomas del exceso de GH hasta la concepción.
Durante el embarazo/postparto
- Durante el embarazo se debe suspender el tratamiento médico. Se puede utilizar octreotida de acción corta, pero sólo para controlar el dolor de cabeza y el tamaño del adenoma.
- Se suele sugerir no realizar mediciones rutinarias de GH o IGF-1 en suero en pacientes embarazadas.
- La mayoría de los pequeños adenomas hipofisarios no crecen durante el embarazo. Para las mujeres que tienen macroadenomas, se recomienda monitorear los campos visuales durante cada trimestre del embarazo.
- La lactancia materna es una opción razonable para las mujeres que no requieren tratamiento hormonal inmediatamente después del parto.
Resultados
Cuando las mujeres con acromegalia conciben, la mayoría parece tener embarazos no complicados, aunque los datos son limitados.
Dos estudios retrospectivos analizaron el curso del embarazo en mujeres con acromegalia.
- El primer estudio, multicéntrico, incluyó 59 embarazos en 46 mujeres con macroadenomas o microadenomas hipofisarios secretores de GH.
- El segundo estudio reportó datos de 13 embarazos en mujeres con acromegalia.
En ambos estudios, la mayoría de las mujeres no recibieron tratamiento médico durante el embarazo. Los resultados de ambos fueron similares, con la mayoría de los embarazos transcurriendo sin incidentes y resultando en bebés sanos.
Las complicaciones, como la diabetes mellitus gestacional (DMG) y la hipertensión gestacional, fueron más comunes en las mujeres con acromegalia activa o no controlada.
En el primer estudio, las cuatro mujeres que continuaron la terapia con análogos de somatostatina durante el embarazo dieron a luz a bebés pequeños para la edad gestacional. La lactancia materna no presentó complicaciones en las mujeres que optaron por ella.
Estos resultados sugieren que un manejo adecuado de la acromegalia antes y durante el embarazo es crucial para minimizar el riesgo de complicaciones y asegurar un embarazo exitoso.
Como conclusión, podemos decir que el tratamiento de la acromegalia busca mejorar la calidad de vida del paciente y controlar el crecimiento del adenoma responsable de la enfermedad. Por eso se busca reducir las concentraciones séricas de GH e IGF-1 a niveles normales, controlar el tamaño del adenoma y revertir las anomalías metabólicas asociadas.
La cirugía transesfenoidal es el tratamiento inicial en la mayoría de los casos, sin embargo, la terapia médica con análogos de la somatostatina o pegvisomant, así como la radioterapia estereotáxica, son importantes en el manejo de la enfermedad residual o en casos donde la cirugía no es viable (ver “Manejo de la acromegalia”).
Un seguimiento a largo plazo, que incluya monitoreo clínico y bioquímico, es fundamental para evaluar la eficacia del tratamiento y ajustar las estrategias terapéuticas según sea necesario. Es importante destacar que, a pesar de los desafíos que presenta la acromegalia, un manejo correcto y multidisciplinario puede controlar eficazmente la enfermedad y permitir que los pacientes, incluidas las mujeres que desean concebir, disfruten de una buena calidad de vida y un pronóstico favorable.







